ガイドライン2015概要
「日本版救急蘇生ガイドライン2015に基づく新生児蘇生法テキスト」は2016年3月に発刊予定です。詳しくはこちら
日本蘇生協議会より公表された「JRC蘇生ガイドライン2015第4章(新生児の蘇生)抜粋版」はこちらよりご覧いただけます。
- ※
- こちらの抜粋版の著作権は日本蘇生協議会に帰属します。
1.新生児蘇生法アルゴリズム2015改訂コンセプト
“蘇生に立ち会う医療従事者が誰であっても遅延なき有効な人工呼吸が実践でき、質の高い安全な医療が担保される”ことが基本的なコンセプトです。
特にアルゴリズムにある60秒以内の行動は、遅延なく人工呼吸をするための流れであり、その中で行う初期処置は、有効な人工呼吸をするための準備の一面であり、すなわち従来私たちが講習会で強調していた点が改めてガイドラインでも強調されたということになります。
2.アルゴリズムここが変わった
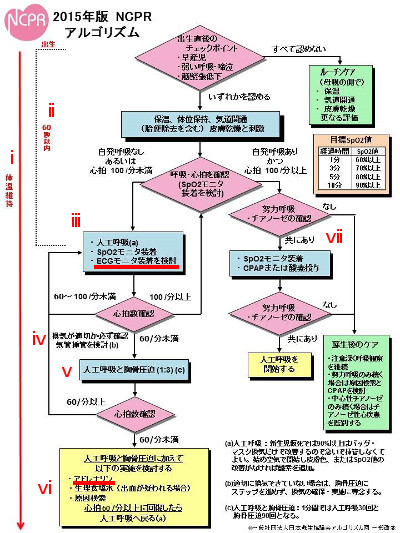
アルゴリズム(図1)を見て下さい。2005年から2010年の時のように基本的な評価項目と介入手順に関して大きく変更になった点はありません。
改正点のポイントを項目ごとに解説していきます。
i.蘇生中の体温管理
36℃未満の低体温は死亡や合併症に関わることから、アルゴリズムでは分娩から入院までの新生児早期の体温管理を再認識させる赤い矢印を出生から蘇生の終了まで表示しました。目標の体温は36.5℃から37.5℃としています。
また、NICU又は新生児室入室時の体温を記録することが推奨されました。
ii. 生後60秒以内の時間軸の表示
人工呼吸を60秒以内に開始することを強調するため、アルゴリズムでは出生後60秒以内の時間軸を明示しました。しかし、2015年版アルゴリズムでも概ね30秒間の処置を実施し、再評価することに変わりはありません。これは初期処置を必ず30秒間続けることを示すものではなく、初期処置を確実に実践し有効な人工呼吸が行える、すなわち気道開通を初期処置中にしっかり行って、人工呼吸のタイミングを遅延させないための概ねの指標で、無呼吸・除脈の児に対し60秒で人工呼吸を開始するのではなく出生後60秒以内なるべく早い時期に確実に有効な人工呼吸を開始することを目標としています。
iii.心電図モニター(ECGモニター)
蘇生講習会ではアルゴリズムの左側を「救命の流れ」、右側を「安定化の流れ」と呼んでいます。救命の流れの評価では人工呼吸の開始の判断は“呼吸”と“心拍”です。人工呼吸が開始されれば、以後は心拍の評価によって介入方法が決定されます。
今回の心電図モニターの検討は、現状のパルスオキシメータを活用したモニタリングを否定するものではなくその位置づけは変わりません。
iv.換気の確認
基本的な考え方は2015でも同様ですが、酸素毒性の観点から、自己心拍が再開した時は酸素飽和度の基準により、基準を超えれば可及的速やかに酸素濃度を減量します。人工呼吸と胸骨圧迫の比は1:3で胸骨下1/3の部位を胸郭の1/3の深さで圧迫することは代わりません。